Thận là cơ quan quan trọng trong cơ thể, đảm nhiệm nhiều vai trò điều khiển hoạt động sống của con người và khi không còn khả năng hoạt động tốt nữa nó sẽ dần trở nên “đuối sức” và làm cho mọi hoạt động bên trong cơ thể bị trì trệ. Dần dần sẽ dẫn đến chứng suy thận và nếu không phát hiện kịp thời bệnh tình sẽ càng trầm trọng và chuyển sang suy thận giai đoạn cuối. Khi đó bệnh nhân chỉ sống được nhờ một trong ba biện pháp điều trị thay thế thận: thận nhân tạo, lọc màng bụng hoặc ghép thận, trong đó ghép thận là phương pháp điều trị lý tưởng nhất vì một quả thận ghép có thể đảm đương hoàn toàn chức năng của hai thận đã bị tổn thương. Trong khi hai phương pháp kia chỉ có thể thay thế được một phần chức năng thận, đó là chức năng loại thải chất độc và điều chỉnh những rối loạn nội môi, còn các chức năng khác thì không.
.jpg)
Ghép thận là việc lấy một quả thận của người khỏe mạnh hoặc một quả thận còn tốt của người đã bị chết não để ghép vào bụng (thực chất là ngoài ổ bụng vì thận ghép ở ngoài màng bụng).
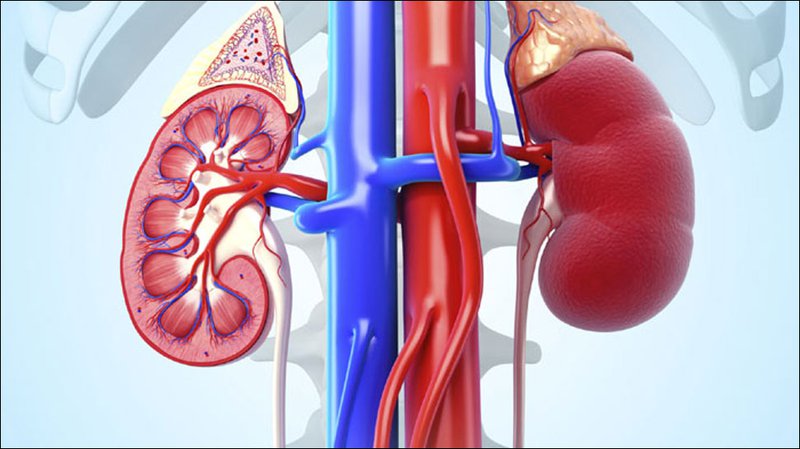
Vị trí thuận lợi nhất để đặt thận mới thường là vùng hố chậu bên phải (cũng có thể là bên trái). Động mạch và tĩnh mạch thận ghép sẽ được nối với động mạch và tĩnh mạch chậu cùng bên, niệu quản thận ghép sẽ được khâu nối vào bàng quang. Người ta chỉ cắt bỏ 1 hoặc 2 thận bệnh lý trong một số trường hợp đặc biệt (thận đa nang quá to, thận bệnh bị viêm mãn tính nặng, hẹp động mạch thận nặng). Một người có thể được ghép thận được nhiều lần, nếu thận ghép bị hỏng.
Nguồn thận để ghép có thể từ người sống cho thận hoặc từ người đã bị chết não. Người chết não có lấy được thận để ghép hay không do những hội đồng chuyên môn của bệnh viện sẽ quyết định. Từ năm 2007 ở nước ta đã có luật cho ghép thận lấy tạng từ người chết não để ghép cho người bệnh. Nguồn ghép thận từ hiến thận khỏe mạnh có thể cùng huyết thống (bố, mẹ đẻ, anh chi em ruột, quan hệ huyết thống xa hơn: anh em nội tộc) hoặc không huyết thống (hoàn toàn không có quan hệ họ hàng). Hiện nay ở nước ta hầu hết bệnh nhân được ghép thận từ người cho cùng huyết thống.
Trên thực tế, những trường hợp không cùng huyết hống phải chứng minh được sự “tự nguyện hiến thận vì mục đích nhân đạo” chữa bệnh chứ không được mua bán (luật pháp cấm mua bán tạng). Vì vậy nguồn thận ghép này được ghép hiện nay còn rất hiếm. Đối với người hiến thận, nếu được tư vấn kỹ, khám xét và làm các xét nghiệm đầy đủ, chính xác thì việc ghép thận để ghép cho người khác là đảm bảo an toàn, không ảnh hưởng gì đến chất lượng cuộc sống và tuổi thọ của người hiến (kể cả khi hiến một phần gan). Vì vậy người muốn hiến thận phải được tư vấn, hiến thận tại các bệnh viện có chuyên khoa thận và ghép thận và phải được xác định là người hoàn toàn khỏe mạnh (Bộ y tế quy định nên dưới 60 tuổi).
Ghép thận được chỉ định cho những người bị bệnh suy thận mạn giai đoạn IIIb – IV có nguyện vọng được ghép thận. Những bệnh nhân này phải có tình trạng toàn thân tương đối tốt, huyết áp được kiểm soát ổn định, tình trạng mạch máu vùng chậu bình thường để có thể tiến hành phẫu thuật ghép thận và tuổi tốt nhất dưới 60.
Không có chỉ định ghép thận cho những người bị ung thư, đang bị nhiễm khuẩn cấp, rối loạn tâm thần, cường giáp chưa điều trị ổn định, xơ gan hoặc viêm gan mạn hoạt động, nhiễm HIV, giang mai, lao, lupus ban đỏ. Các trường hợp có bệnh tiểu đường cần cân nhắc kỹ.
Khi đã đủ điều kiện ban đầu để tuyển chọn nhận thận và hiến thận, cả người nhận và hiến thận sẽ được làm các xét nghiệm nhằm xác định sự phù hợp giữa người nhận và hiến (nhóm máu, HLA, đo chéo huyết thanh, tiền mẫn cảm của người nhận), tình trạng sức khỏe chung của cả 2 người (các xét nghiệm sinh hóa, huyết học, đông máu, vi khuẩn, virus, ký sinh trùng ...), tình trạng giải phẫu chức năng mạch máu thận của người hiến và mạch máu vùng chậu của người nhận. Nếu tất cả các xét nghiệm đảm bảo yêu cầu nhận và hiến thận, được hội đồng chuyên môn của bệnh viện thông qua, thì phẫu thuật lấy thận để ghép và phẫu thuật ghép thận sẽ được tiến hành đồng thời. Sau một tuần người hiến thận có thể ra viện và phục hồi sức khỏe gần như hoàn toàn sau 1 tháng. Đối với người nhận thận cần thời gian dài hơn để theo dõi và hướng dẫn dùng thuốc trước khi ra viện. Quá trình này có thể hoàn tất từ 2 đến 3 tuần.
Vì người nhận thận - nhận một quả thận của người khác được coi là “ngoại lai”, nên dù là thận từ người hiến cùng huyết thống thân thuộc (bố mẹ, anh e ruột) nhưng cơ thể người nhận luôn luôn có xu hướng “đào thải” ra khỏi cơ thể, nói cách khác là làm cho thận mới được ghép mất chức năng. Vì vậy, để thận mới ghép hoạt động tốt thì ngay trước và trong cuộc phẫu thuật người nhận đã phải được tiêm và uống một số thuốc gọi là “thuốc chống thải ghép”. Tùy theo từng trường hợp cụ thể mà loại thuốc chống thải ghép, số loại thuốc phải dùng đồng thời, liều lượng mỗi loại thuốc, thời gian dùng mỗi loại thuốc ...có thể khác nhau do bác sĩ trực tiếp điều trị chỉ định. Thông thường sau ghép thận hàng ngày bệnh nhân phải dùng 2 – 3 loại thuốc chống thải ghép và phải dùng suốt đời. Tuy vậy các chi phí để duy trì tốt chức năng thận ghép cũng không tốn kém hơn so với điều trị bằng thận nhân tạo hay lọc màng bụng và nếu bệnh nhân có thẻ bảo hiểm y tế thì sẽ được chi trả phần lớn.
Mặc dù chức năng ghép thận tốt, bệnh nhân trở lại cuộc sống khỏe mạnh như người bình thường nhưng các bệnh nhân luôn luôn cần ghi nhớ một số điều dưới đây:
Chính vì thế bệnh nhân sau ghép thận cần tái khám định kỳ theo yêu cầu của bác sĩ chuyên khoa để kiểm tra nồng độ thuốc ức chế miễn dịch sau ghép cho phù hợp.
Sau khi có những bước tiến vượt bậc trong lĩnh vực y học như ghép thận, hàng ngàn bệnh nhân có quyền hy vọng được cứu chữa, được hồi sinh, được sống mạnh khoẻ và để cho những người hiến thận làm được những nghĩa cử cao đẹp trong cuộc sống.
Nguồn: Vinmec internationnal hospital